消化器内科の検査・治療について
当院の消化管の診断・治療について
上部消化管内視鏡検査(胃カメラ)について
上部消化管内視鏡検査(胃カメラ)では、内視鏡を口から挿入し、食道、胃、十二指腸を観察します。
消化管内部を詳細に観察して診断を行うほか、様々な医療器具を挿入し、病変部を採取・切除するなど、処置や治療も行う場合があります。内視鏡による検査は、診断だけでなく、今後の治療方針を決定する上でも必要な検査となっています。また、必要に応じて組織の一部を採取(生検)して、組織学検査を行うことがあります。組織を採取した場合には、検査後の食事に制限がかります。
検査前の注意事項
- 検査前日の夕食はなるべく早く(20時まで)に軽くすませてください。アルコールや脂っこい食事は避けましょう。
- 検査当日朝食は召し上がれません。飲水(水かお茶のみ)は検査1時間前まで可能です。
- お薬の内服は医師の指示に従ってください。
検査の流れ
- 検査室にご案内し、問診票に沿って看護師が問診を行います。
- 胃の中の泡を取り除いて観察しやすくするために、少量の消泡剤(液体)を服用していただきます。
- 喉の麻酔を行います。
- 検査台に体の左側を下にして横になります。
- マウスピースを装着します。
- 鎮痛剤・鎮静剤の使用をご希望の方は使用します。
- 口より内視鏡スコープを挿入し、検査開始します。
- 検査終了後、鎮痛剤・鎮静剤を使用した方は、リカバリールームで30分ほど安静が必要になります。
当院の上部消化管内視鏡検査の特徴
【鎮静剤、鎮痛剤で楽に受けられる胃カメラ「セデーション (意識下鎮静法)」について】
当院では苦痛を軽減する内視鏡検査を受けていただけるよう、静脈麻酔による鎮痛剤、鎮静剤を用いた、セデーション(意識下鎮静法)を施しています。
ボーっとして楽でありながら、完全には意識がなくならないレベル(感覚的には“電車の中で居眠りしている感じ”のぼんやりした感じ)での内視鏡検査・治療に対応しています(ただし、重篤な疾患をお持ちで無い患者さんに限ります)。
検査中は指先にセンサーを装着して血中酸素飽和度と脈拍数をモニターしておりますので、安全性もしっかりと確保しながらの検査を行うことが可能となっております。
鎮静下での内視鏡検査の際には、鎮静導入から内視鏡検査、リカバリー(鎮静からの覚醒)に至るまで車椅子での移動を行いますので、ご自身で移動して頂く必要がなく、当院スタッフによる車椅子移送による部屋移動が可能となっております。
検査終了後はベッドに横になったままリカバリー室へ移動し、そのまま30分~1時間ほどお休みいただきます。鎮静剤が効いた状態で歩いていただくことはございませんのでご安心下さい。
鎮静剤の効果が完全に消えるまで半日ほどかかりますので、検査後にボーッとした感じがしばらく残ります。検査日当日の自動車や自転車等の運転は絶対にお止めください。
お車でのご来院をご希望される方や、忙しくて在院時間を短くしたい方には、鎮静剤を使用しない方法での検査も行うことができます。逆に内視鏡検査に強い不安をお持ちの方などでは、鎮静剤の量を増やすなどの対応も可能です。
他院での内視鏡検査・治療が苦痛だったという方も、ぜひ一度当院へご相談ください。
なお、以下の注意事項についてご確認いただき、必ずお守りください。
鎮静剤使用後に関する注意事項について
- 「80歳以上の患者さんや、80歳未満でも日常生活動作の低い患者さん」については、必ず付添の方と同伴で来院(帰宅)して下さい。
- 検査終了後、30分~1時間は院内で安静にしていて下さい。
- 検査日当日の自動車や自転車等の運転は危険ですので、お止めください。
*上記1~3が難しい患者さんは無鎮静で検査もしくは、入院して検査します。
内視鏡検査に伴う偶発症
上部消化管内視鏡検査の偶発症(ぐうはつしょう)としてまれに、消化管出血、穿孔(せんこう:穴が空くこと)などが生じることがあります。入院や緊急の処置・手術が必要となることがあります。出血、穿孔などの発生頻度は全国集計で0.012%と報告されています。
日本消化器内視鏡学会「3.1)上部消化管内視鏡検査(食道・胃・十二指腸内視鏡)と治療」から引用
下部消化管内視鏡検査(大腸内視鏡)について
下部消化管内視鏡検査(大腸内視鏡)では、直径約1cmの内視鏡を肛門から挿入し、主に大腸の内側を観察します。
消化管内部を詳細に観察して診断を行うほか、様々な医療器具を挿入し、病変部を採取・切除するなど、処置や治療も行う場合があります。内視鏡による検査は、「がんか、がんではないのか」の判定だけでなく、がんだった場合には、その深さやひろがりを診断し、治療方針を決めることに役立ちます。
内視鏡を用いた治療としては、消化管では、ポリープや早期がんの切除を行っています。外科手術と比べて、患者さんの体への負担が非常に軽く、なおかつ根治を目指す治療を行うこともできます。
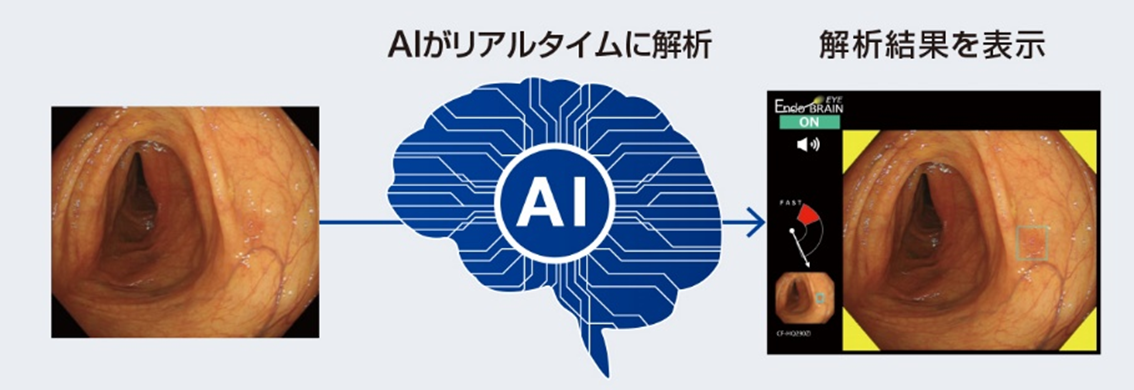
AI機能を搭載した内視鏡(大腸ポリープ)を導入しました
当院では、AIがリアルタイムに大腸の病変候補をリアルタイムに行う診断支援プログラム「Endo BRAIN-EYE」を川崎市内で初めて導入致しました。
必要に応じて大腸内視鏡検査中の画像をAIが解析し、ポリープ・がんなどの病変候補を検出するとリアルタイムに音と画面上の色で警告し、検出位置が枠で表示されます。
医師の視点とAIの視点を組み合わせることで、良質な医療のご提供が可能となりました。
感度(疾患がある人を疾患ありと判断できる精度)は96%、特異度(疾患がない人を健康と診断できる精度)は98%と高い診断精度を有しています。
【イメージ】
検査前の注意事項
- 関東労災病院で大腸内視鏡検査を受けていただく際には、腸管洗浄剤をご自宅で内服していただく「在宅法」と、2泊3日での入院にて院内で内服していただく「入院法」があります。担当医と外来でご相談の上、ご予約ください。
- 医師の指示により、腸管洗浄剤を内服せずに浣腸のみで検査を行う「浣腸法」になる場合もあります。
- 服用方法や食事内容、内服薬等については説明資料をご確認ください。
在宅法の場合
- 在宅法の方は、指示通りの時間に腸管洗浄剤を内服開始してください。便意が落ち着いてからご自宅を出発して下さい。予約来院時間を大幅に遅れる場合や便意、排便が無い場合には関東労災病院内視鏡センターにまでご連絡ください。
注:予約来院時間は検査開始時間ではありませんのでご留意ください。 - 腸管洗浄剤は2種類あり、いずれかが処方されます。服用する際は下記を参考にしてください。
- ニフレック®の場合
- 『動画で詳しく解説!ニフレック®の飲み方 』(外部サイトへリンクします)
- ニフレック®を服用される方へ

- サルプレップ®の場合
- ニフレック®の場合
- 看護師が問診と便の洗浄度の確認をさせていただきます。
- 必要であれば、医師の指示により腸管洗浄剤を追加で内服、または浣腸の追加処置を行います。
入院法の場合
- 入院法は検査前日に入院して頂きます。前日は大腸検査食を食べて頂き、夜に下剤の服用を行います。
- 検査日には、病棟にて腸管洗浄剤の内服を開始します。検査は13時以降となります。
- 検査終了後は病棟に帰室して頂き、1泊の経過観察入院となります
- 翌朝に朝食後退院となります。
検査の流れ
- 検査ができる状態になった方から検査着に着替えていただき、看護師が順次検査室にご案内します。
注:金属類は全て外してください。 - 腸の動きを抑える薬(鎮痙剤:ちんけいざい)を腕の静脈に注射します。
- 検査台に体の左側を下にして横になります。
- おしりから内視鏡を挿入し、モニターで観察します。
- 検査中は内視鏡が挿入しやすくなるよう、体の向きを変えたり、お腹を押さえることがあります。また、観察しやすくなるよう腸管をふくらませる際には、お腹の張りを感じることもあります。
- 検査中の痛みの感じ方には個人差がありますが、必要に応じて鎮痛剤・鎮静剤を投与しますので、強い痛みを感じる際は遠慮せずに医師や看護師にお知らせください。
- 検査終了後、鎮痛剤・鎮静剤を使用した方は、リカバリールームで30分ほど安静が必要になります。
- 処置内容によって検査後の食事内容や注意事項が異なるため、お着替え後、看護師が説明いたします。

関東労災病院で使用している下部消化管内視鏡スコープ
オリンパス株式会社(外部サイトへリンクします)
当院の大腸内視鏡検査の特徴
【鎮静剤、鎮痛剤で楽に受けられる大腸カメラ】
安全で苦痛のない検査・治療のため、当院では静脈麻酔による鎮痛剤、鎮静剤(ボーっとして楽でありながら、完全には意識がなくならないレベル)での内視鏡検査・治療に対応しています。
検査中は指先にセンサーを装着して血中酸素飽和度と脈拍数をモニターしておりますので、安全性もしっかりと確保しながらの検査を行うことが可能となっております。
鎮静下での内視鏡検査の際には、鎮静導入から内視鏡検査、リカバリー(鎮静からの覚醒)に至るまで車椅子での移動を行いますので、患者さんにはご自身で移動して頂く必要がなく、当院スタッフによる車椅子移送による部屋移動が可能となっております。鎮静での検査を行った後は、翌朝まではお車を運転して頂くことはできません。
お車でのご来院をご希望される方や、忙しくて在院時間を短くしたい方には、鎮静剤を使用しない方法での検査も行うことができます。逆に内視鏡検査に強い不安をお持ちの方などでは、鎮静剤の量を増やすなどの対応も可能です。
他院での内視鏡検査・治療が苦痛だったという方も、ぜひ一度当院へご相談ください。
【大腸カメラからそのまま行えるポリープ切除】
当院では、大腸カメラで切除対象のポリープが見つかった際に、そのまま大腸ポリープ切除に切り替えて日帰りでの切除を行うことが可能となっております。
コールドスネアポリペクトミー(CSP)
合併症の非常に少ない優れた治療法であることから、近年大腸ポリープの外来切除法として急速に施行件数が増えてきています。当院ではこのコールドスネアポリペクトミーを主体としたポリープ切除を行っています。
 |
 |
|
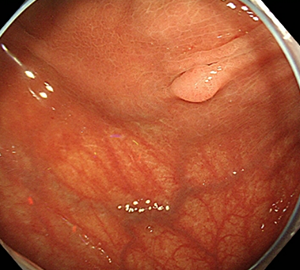
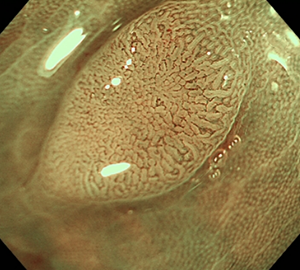
| 1:ポリープを見つけます。 | 2:狭帯域光画像併用拡大観察で詳細に観察します。 | |
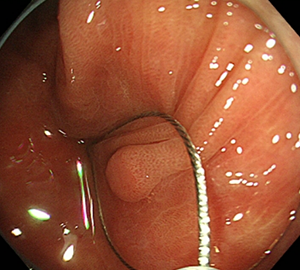 |
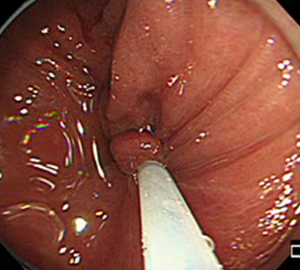 |
|
| 3:病変をスネアに通します。 | 4:周囲の正常粘膜をしっかり入れながら、病変を絞扼していき... | |
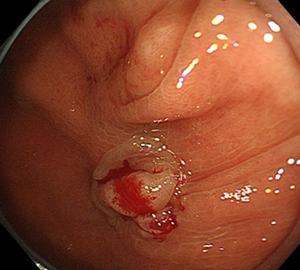 |
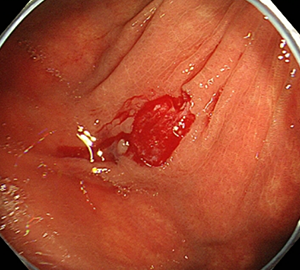 |
|
| 5:切除します。切除検体は吸引回収し病理検査を行います。 | 6:切除後に洗浄・観察して、病変の遺残ががないことを確認します。 |
注:その場で切除出来ないと判断した際には、日を改めて入院での切除を行います。
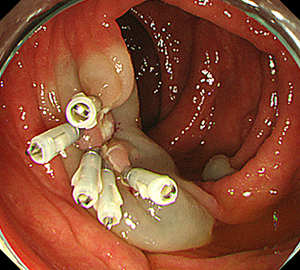
内視鏡的粘膜切除術(EMR)
外来にて切除することの出来ない、比較的大きめの大腸ポリープや平坦な病変などの切除の際に行います。
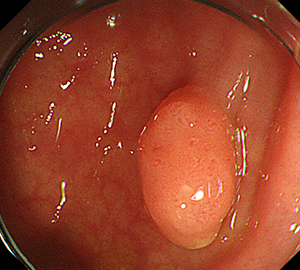 |
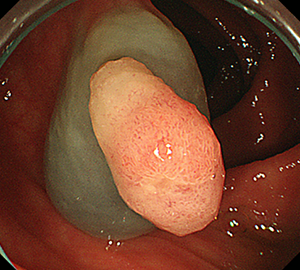 |
|
| 1:ポリープを見つけ、NBI併用拡大観察をした後、 | 2:ポリープ直下の粘膜下層に局注液を注入し盛り上げます。 | |
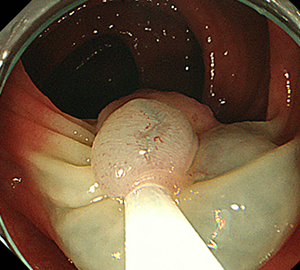 |
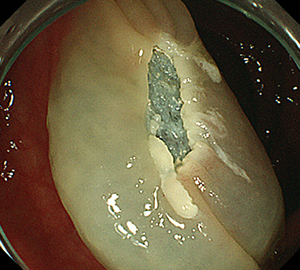 |
|
| 3:ポリープをスネアに通し、周囲の正常粘膜を入れて病変を絞扼 | 4:電気を流してして切除します。 | |
 |
||
| 5:切除面をクリップで縫合閉鎖し、回収した検体の病理検査に提出します |
内視鏡検査に伴う偶発症
ごくまれに出血や穿孔などの偶発症を起すことがあります。また、下剤のために腹痛や出血、穿孔を起こすこともあります。出血がみられたり、腹痛を認めましたら、すぐに関東労災病院内視鏡センターにまでご連絡ください。入院や緊急の処置・手術が必要になることがあります。なお、大腸内視鏡検査および治療に伴う偶発症発生頻度は全国集計(2008年から2012年の5年間)で0.011%(9,091人に1名の割合)でした。
日本消化器内視鏡学会「3.2) 大腸内視鏡検査と治療」から引用
内視鏡的粘膜切除術(EMR)/内視鏡的粘膜下層剥離術(ESD)の詳細
内視鏡を使った治療法には、スネアと呼ばれる金属の輪を病変部に引っ掛け、高周波電流を流して切り取る方法(内視鏡的粘膜切除術;Endoscopic mucosal resection:EMR)や、専用の処置具を使ってより大きな病変を剥がす内視鏡的粘膜下層剥離術(Endoscopic submucosal dissection: ESD)などがあります。
EMRは治療が比較的短時間ですみますが、小さな病変でも1回の切除で取りきれない場合があり、治療後の再発の頻度が5%程度認められます。
入院期間は大腸では1泊2日、胃では3泊4日で行っています。
ESDは2cmを超える大きな病変でも、病変を分割することなく一括で切除するために開発された治療法です。専用のナイフを用いて病変の端から少しずつ確実に剥離して一括切除します。一括切除することで病変の正確な評価が可能となり、癌が取りきれたか、どこまで深く浸潤しているかなどを判定し再発リスクや追加治療の必要性が適切に判断出来ます。
1回の切除で完全な切除ができますので、治療後の再発はほとんどありません。
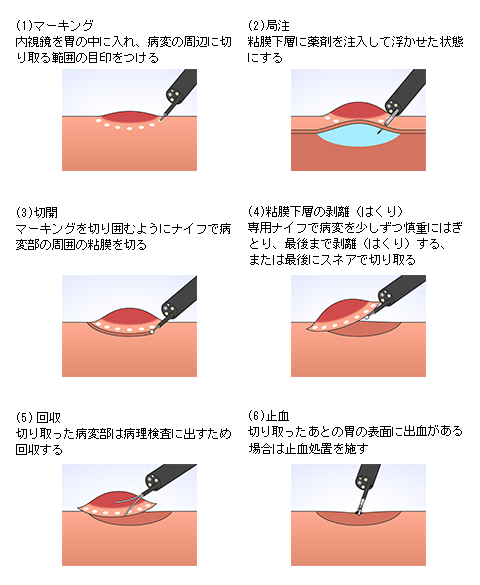
ESDの入院期間は病変の大きさや手術時の状況にもよりますが概ね7-9日で行っています。
小腸内視鏡検査について
数年前まで小腸の内部を直接観察することは困難であり、小腸疾患が疑われても容易には診断を下せないケースが多くありました。ところが最近では内視鏡技術の進歩によって全小腸内視鏡観察が可能となり、今後は小腸内視鏡検査の必要性が増々高くなっていくと考えられます。
- シングルバルーン式小腸内視鏡
近年開発されたバルーン式小腸内視鏡は長いスコープの先端にバルーン(風船)を装着し、その拡張と収縮を繰り返し腸管をたぐり寄せるように短縮させながら挿入し、深部小腸まで観察可能となっています。 当院ではオリンパスメディカルシステムズ社製のシングルバルーン式小腸内視鏡を使用し小腸疾患の診断を行っております。小腸腫瘍においてその威力を発揮すると考えております。
シングルバルーン式小腸内視鏡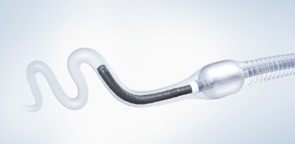
イメージ(画像提供:オリンパス株式会社) - 小腸カプセル内視鏡
従来の検査法である胃内視鏡検査や大腸内視鏡検査を行っても、出血の原因がわからない原因不明の消化管出血の場合や、原因不明の腹痛、下痢等があり、小腸疾患が疑われる場合です。
カプセル内視鏡
(画像提供:コヴィディエンジャパン株式会社)
カプセル内視鏡が実用化された当初、クローン病などの狭窄(腸が狭い状態)や通過障害(腸閉鎖等)が疑われる小腸疾患に対しては、カプセル内視鏡はその狭窄部に詰まってしまうことがあり禁忌とされていましたが、当院では、コヴィディエンジャパン社製のカプセル内視鏡採用しており、2012年7月に体内で崩壊し影響を与えないダミーカプセル(パンテシーカプセル)が保険適用となり、小腸疾患全般に対しカプセル検査が可能となりました。小腸の狭窄が疑われる方には、カプセル内視鏡を使用する前にこのダミーカプセルを飲んでいただき、約30時間後にダミーカプセルが肛門から出てくるかで、消化管が開通しているかの判定を行います(例:朝9時にカプセル内視鏡を内服、翌日午後3時に来院)。「開通している」と判断された場合はカプセル内視鏡の検査を行います。狭窄部がありカプセルが停滞した場合においても100時間~200時間以内にカプセルは自然崩壊します。 カプセル内視鏡検査は原則として朝8:30から内視鏡室にて行います。患者さんは検査の8時間以上前から飲み物、食べ物は控えて頂きます。ただし少量の水は可です。カプセル投与から4時間後まで、患者さんは食事が摂れませんがその後は食事も外出も可です。 カプセルは消化管の蠕動運動によって移動しながら、約8時間にわたり毎秒2コマのカラー写真を撮影し、電波で患者さんが身に着けたアンテナに送信します。撮影した写真は患者さんが身に着けたデータレコーダーに記録され、それを後からコンピュータ画面で続映します。検査終了は午後16:00時頃です。その後カプセルの排泄の有無を確認します。その蓄えられた画像を医師が後で専用のソフトを使って病変の有無を確認します。検査結果がわかるまでには数日かかります。
受信アンテナとデータレコーダー
カプセル内視鏡が撮影した画像(画像提供:コヴィディエンジャパン株式会社)
当院の胆膵疾患の診断・治療について
内視鏡的逆行性胆管膵管造影(ERCP)による診断・治療
- 内視鏡的総胆管結石除去術
- 内視鏡的ステント留置術
- 胃切除後バルーン内視鏡ERCP
- 内視鏡的逆行性胆嚢ドレナージ(ERGBD)
- 親子方式経口胆道鏡 (胆管・膵管) (POCS, POPS)
胆石・膵石・腫瘍によって胆管・膵管がふさがれてしまうと、胆管や肝臓に細菌感染を起こしたり、膵炎などを引き起こすおそれもあり、緊急の治療が必要となることも多い病気です。
胃・大腸などの内視鏡検査とは異なり、膵臓・胆道では内視鏡的逆行性膵管胆管観察法(通称ERCP)というX線検査などを組み合わせた方法が行われます。十二指腸までスコープを進め、その先は内視鏡の先端から造影カテーテルという細いチューブを胆管や膵管に挿入して、造影剤を直接注入し、レントゲン写真を撮影することで、胆嚢や胆管及び膵管の異常を詳しく調べる検査です。同時に胆道膵癌の病変細胞診断や胆道閉塞のステント治療、胆管結石・膵石の治療にも応用されています。また、当院では、胃・胆道・膵臓切除手術後で、通常ERCPスコープでは乳頭に到達できない症例に対しては、小腸バルーン内視鏡を使ってERCPを行っております。
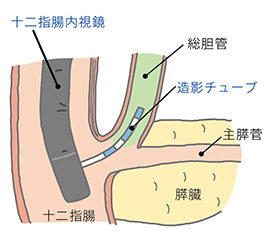 |
 |
| 画像提供元:オリンパス株式会社 | |
内視鏡的総胆管結石除去術
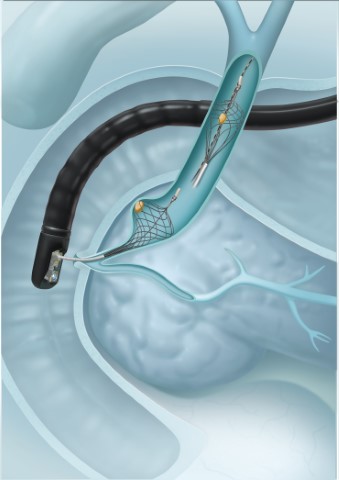
画像提供:オリンパス株式会社
内視鏡的ステント留置術
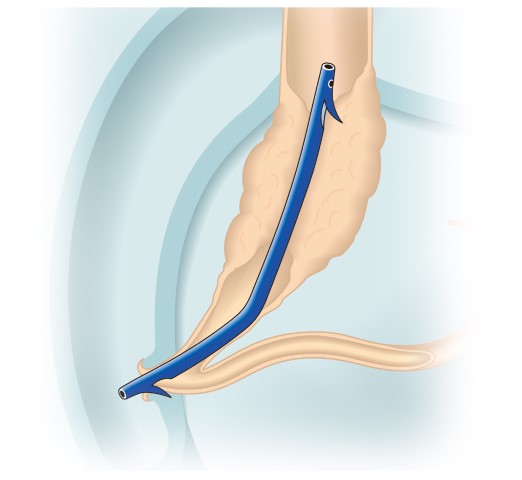
画像提供:ボストン・サイエンティフィックジャパン株式会社 |

画像提供:オリンパス株式会社 |
画像提供:Cookメディカル |
胃切除後バルーン内視鏡ERCP
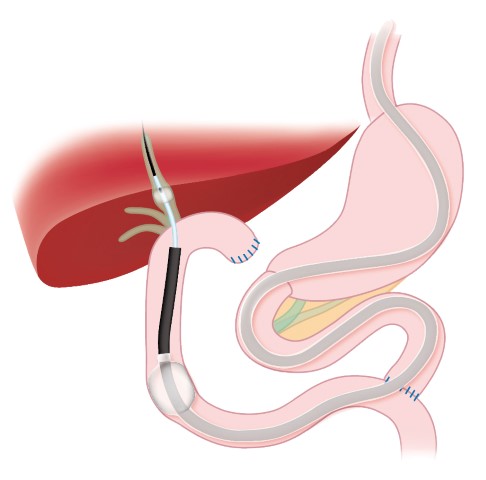
画像提供:オリンパス株式会社 |
内視鏡的逆行性胆嚢ドレナージ(ERGBD)
胆石性胆のう炎には手術もしくは経皮的に胆嚢にチューブを留置する経皮経肝胆嚢ドレナージ術(PTGBD)や経皮経肝胆嚢穿刺吸引術(PTGBA)を行いますが、高齢化に伴い血液をサラサラにするお薬を複数飲んでいる方も多く、出血が危惧される場合や腹水がたまっている方、腹部超音波で胆嚢が見えない方の胆のう炎にも内視鏡的逆行性胆嚢ドレナージ(ERGBD)を施行し低侵襲で治療を行っています。
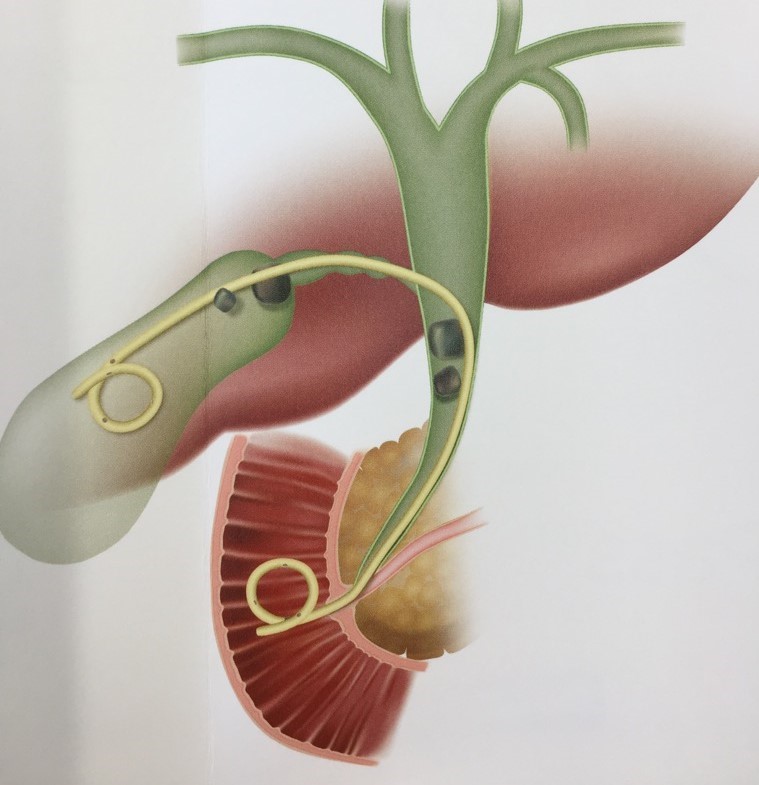
ERGBD(画像提供:ガデリウス・メディカル株式会社)
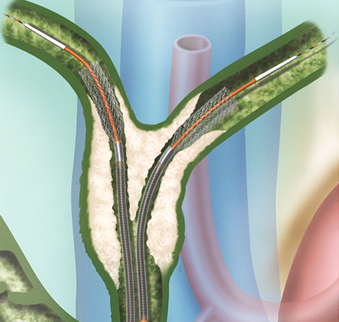
親子方式経口胆道鏡(胆管・膵管)
POCS: peroral cholangioscopy
POPS: peroral pancreatoscopy
当院では、細い内視鏡を主膵管や総胆管に挿入し、管内を観察する検査方法(親子方式経口膵管鏡・胆道鏡検査)を導入しています。直接胆管や膵管を観察することが可能となり、より正確な腫瘍の質的診断(良性か悪性か)や範囲診断に繋げることに加え、結石を視認しながら破石することも可能となりました。
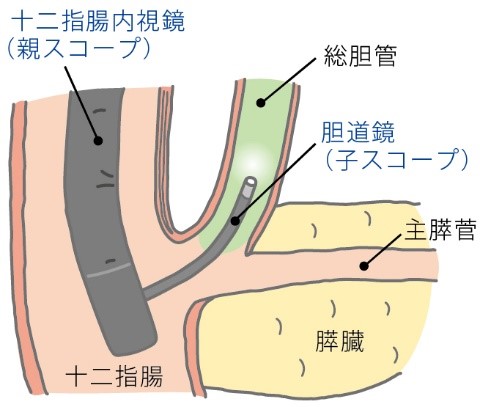 |
 |
| 画像提供元:オリンパス株式会社 | |
超音波内視鏡検査/治療
超音波内視鏡検査(EUS)関連手技
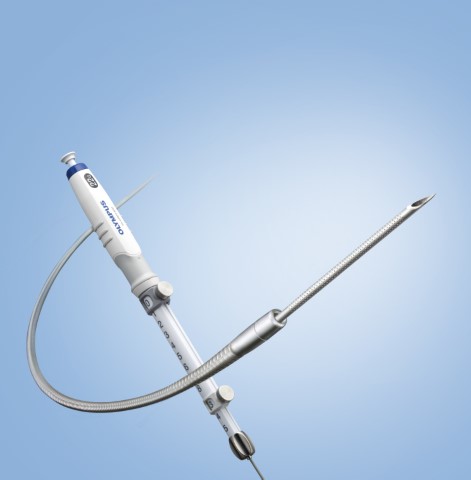
- EUS-FNA
- EUS下ドレナージ
EUSは、先端に超音波プローブ(超音波発生装置)のついた内視鏡で消化管内から膵臓・胆嚢・胆管・リンパ節などの消化管周囲の臓器や、消化管粘膜下の病変を観察する検査です。腹部超音波検査と比べ、EUSでは目的とする臓器のすぐ近くから観察するため、より鮮明な画像を得やすくなります。EUSを利用して、組織検査(EUS-FNA)や、治療(Interventional EUS EUS下ドレナージ)が可能になってきました。EUS-FNAは、EUSで病変を観察しながら、専用の針を病変に刺し、組織を採取する検査です。30-60分程度で、鎮静剤を用いるため、苦痛は殆どありません。外科的な開腹生検と異なり皮膚に傷は残らず、体の負担が少ない検査です。当院では、1~2泊の検査入院となっています。

|
 |
 |
|
|
||
EUS下ドレナージ・ステント留置術は、重症膵炎後の被包化膵壊死(WON)に対して胃からWONをつなぐ吻合術(EUS‐経胃ドレナージ)、胃(G)から肝臓(H)内の胆管を穿刺して両者をつなぐEUS下肝内胆管-胃吻合術(EUS-HGS)を施行しています。
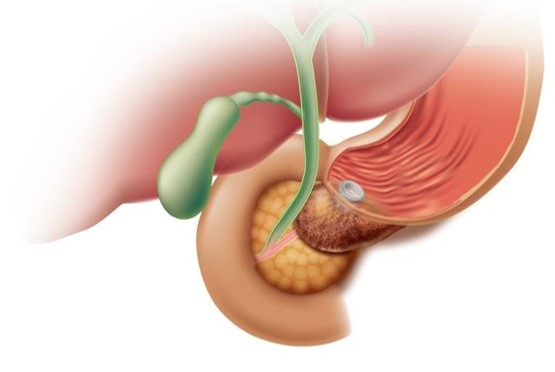 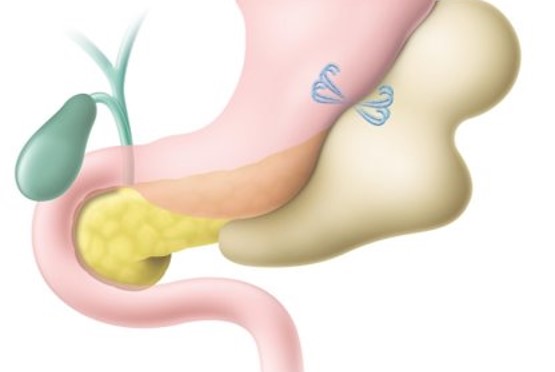 EUS-経胃ドレナージ(画像提供:ボストン・サイエンティフィックジャパン株式会社) |
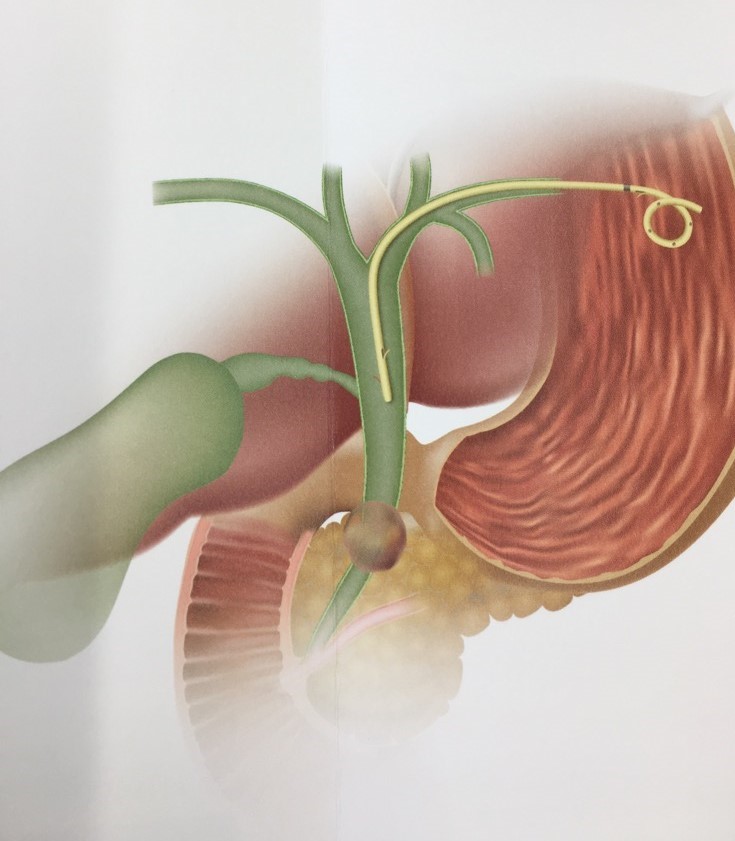 EUS-HGS(画像提供:ガデリウス・メディカル株式会社) |
消化管ステント
胆道・膵臓は、十二指腸に近接しているため、癌が増大するとしばしば十二指腸・大腸が閉塞します。消化管が閉塞すると食事が通らなくなり嘔吐などの症状が出現します。従来のバイパス手術に代わり、閉塞部に内視鏡を用いて金属製のステント留置を行われるようになってきました。
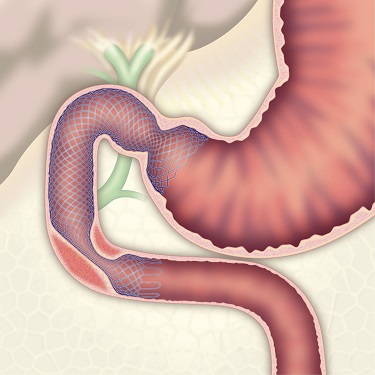 |
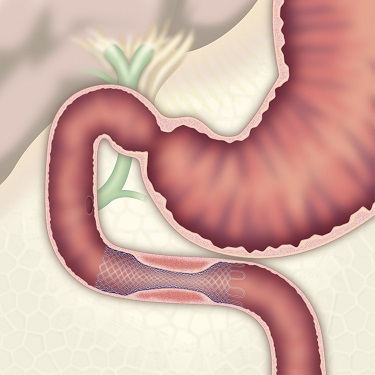 |
|
| 画像提供:ボストン・サイエンティフィックジャパン株式会社 | ||
当院の肝疾患の診断・治療について
ウイルス性肝炎
急性肝炎やB型肝炎ウイルス・C型肝炎ウイルスによる慢性肝炎および肝硬変症の診断と治療、肝癌へと進展するのを少しでも抑えるように治療を行なっています。
B型肝炎に対しては、エンテカビルに加えて、2017年にはテノホビル アラフェナミドフマル酸塩(TAF)が保険適用となりました。これらの核酸アナログ製剤によりほとんどのB型肝炎患者さんでウイルス制御が可能となりました。
C型肝炎に対しては直接型抗ウイルス(DAA)製剤が投与可能となり、目覚ましい進歩を遂げました。現在はグレカプレビル、ピブレンタスビル療法により慢性肝炎患者さんにおいては8週でウイルス排除が可能となりました。さらにソホスブビル、ベルパタスビル配合剤が非代償性肝硬変に保険適用となりました。
肝癌
画像診断に基づいた的確な診断を行うとともに、治療としてラジオ波焼灼療法(RFA)、肝動脈化学塞栓術(TACE)、抗癌剤治療(分子標的薬、免疫チェックポイント阻害薬も含む)および手術を含めた集学的な治療を積極的に行っています。
特にRFAは2000例以上の経験があり、他施設で治療困難な症例でも良好な局所制御が得られています。RFAとは、がんの中に直径1.5mmほどの電極針を刺し、電極周囲をラジオ波により誘電加熱することで、癌を壊死させる治療法です。当院では治療前には腫瘍の大きさや個数のみならず、腫瘍の肉眼型にも留意して慎重に治療導入を決定しています。ソナゾイド造影超音波を併用することにより腫瘍同定の精度を上げ、治療効果の向上を図っています。
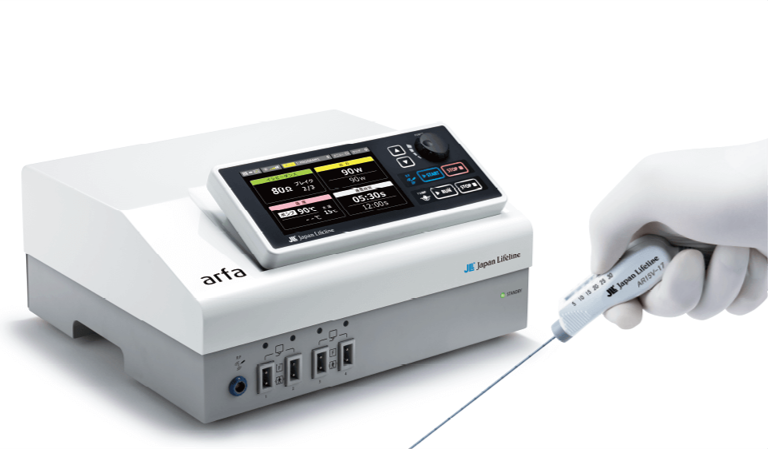
arfaジェネレータ(画像提供:日本ライフライン)
非アルコール性脂肪性肝炎(NASH)
最近はB型肝炎・C型肝炎以外の肝癌が増加し、特にアルコールや非アルコール性脂肪性肝疾患(NAFLD)などの脂肪性肝疾患が主要な原因となっています。当院では非アルコール性脂肪性肝炎の超音波(肝硬度や超音波減衰度測定)検査と肝生検による診断に積極的に取り組んでいます。
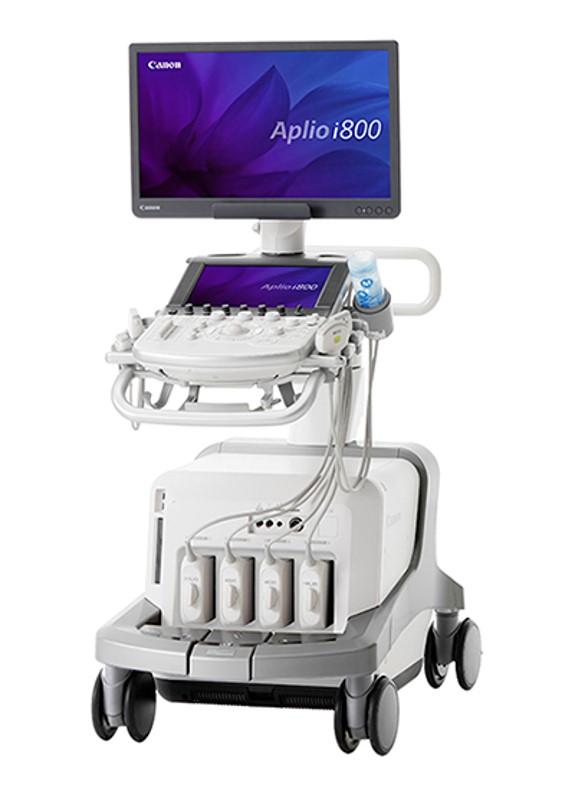
超音波診断装置(画像提供:キャノンメディカルシステムズ)
自己免疫性肝疾患
自己免疫性肝炎、原発性胆汁性胆管炎などの治療も行っています。
交通アクセス
-
最寄駅
東急東横線・目黒線 元住吉駅 徒歩7分
-
住所
〒211-8510 神奈川県川崎市中原区木月住吉町1-1
-
バス
JR横須賀線 武蔵小杉駅から約10分
JR川崎駅から約30分
JR新川崎駅から約20分
外来受付のご案内
-
受付時間
平日8:15~11:00(眼科のみ10:30まで)
-
休診日
土曜日、日曜日、祝日、国民の休日、年末年始
-
電話番号